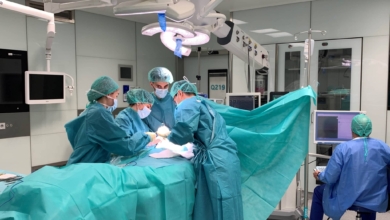
No late. Reposa en una bandeja del laboratorio. Sin células. Solo queda el andamiaje de colágeno que las sustentaba. No hay rastro del ADN de la persona cuyo pechó lo albergó. Es un corazón blanco, como un folio incólume donde escribir una nueva vida. Células madre, de otro humano, repoblarán esta estructura nívea hasta devolverla a la vida. Fabricar así órganos de recambio que prolongarán nuestra existencia es el proyecto más ambicioso de un grupo de científicos del Hospital Gregorio Marañón.
Nos metemos en el primer laboratorio del mundo que empezó a experimentar con parches de células madre para corazones, en el Hospital Gregorio Marañón de Madrid. | Vídeo: Mario Viciosa
“No es ciencia ficción”, asegura Francisco Fernández-Avilés, jefe del Laboratorio de Investigación Traslacional en Cardiología del hospital, mientras manipula el corazón. En un futuro no muy lejano los pacientes recurrirán a bancos de carcasas. En pocas semanas tendrán un corazón nuevo a su disposición, hecho con sus propias células, para sustituir al enfermo. Estos corazones no provocarán rechazo al no ser considerados un cuerpo extraño por el organismo.
La principal causa de muerte en el mundo es el fallo cardiaco. El 2% de la población mundial, es decir, 100 millones de personas muere por problemas de corazón. Supera a las muertes por cáncer. En Europa son cuatro millones. Solo se trasplanta a 10.000 personas. No hay corazones para todos.
Aunque hace unos 15 años el 30% de los pacientes se morían de infarto y hoy solo menos del 5%, el panorama es desalentador. “La medicina cardiaca ha avanzado mucho y hay menos muertes, pero quedan secuelas. Los pacientes se convierten en enfermos crónicos con una gran invalidez. Al año ingresan como mínimo 2 veces. Y al cabo de dos o tres años la mortalidad ronda el 70%”, ilustra el cardiólogo. “La medicina tradicional ya ha encontrado su techo. Hay fármacos muy potentes y dispositivos de ayuda, máquinas que resincronizan los corazones, válvulas que ayudan a eyectar mejor la sangre del corazón para que no haga tanto esfuerzo, pero nada puede sustituir a un órgano que ya no funciona. Eso solo se arregla con un trasplante”, revela.
En 2010 presentaron al mundo su creación: el primer un corazón humano fabricado con células madre
El laboratorio tiene un acuerdo con la Organización Nacional de Trasplantes (ONT) para aprovechar, con el permiso de los familiares, corazones que no son trasplantables. “Alrededor de un 35% de los corazones donados no sirven para ser trasplantados. Los aprovechamos para avanzar en la investigación”, comenta el médico. No es fácil repoblar una matriz. “Ya sabemos cómo lograr que se integren las células, pero no cómo conseguir que se organicen para que cuando las estimulemos eléctricamente respondan de manera coordinada”, explica el especialista, jefe del Servicio de Cardiología del hospital.
Este método de descelularización lo desarrolló en 2008 el equipo la doctora Doris Taylor, entonces en el Instituto de Minnesota, ahora en el Instituto del Corazón de Texas, con la que trabaja el equipo de Fernández-Avilés en la distancia. El primer trasplante en ratas de laboratorio se realizó hace una década. Repoblaron uno vacío de una rata muerta con células cardiacas de ratitas recién nacidas. Cuatro días después el órgano bioartificial empezó a contraerse. Y ocho días más tarde, latía con normalidad. En 2010 Fernández-Avilés y Taylor presentaron al mundo su creación: el primer un corazón humano fabricado a partir de células madre. Fue un gran triunfo, pero aún había camino que recorrer. “No era del todo funcional. Los cardiomiocitos no llegaban a la madurar del todo”, puntualiza Andreu Climent, ingenierio biomédico del grupo de investigación. A los 21 días, se empezó a apagar.
Hasta que logren averiguar cómo fabricar un corazón que funcione a la perfección estos investigadores avanzan en la reparación de los corazones rotos de otra manera: curando sus cicatrices.
En la Unidad de Producción Celular del hospital han averiguado cómo reproducir células madre que proceden de la médula ósea, del corazón, de la grasa y de otros tejidos con el máximo rendimiento. “Con una célula se pueden conseguir cientos de millones”, comentan. Estas células se depositan con un catéter en la zona herida de los corazones de pacientes que padecen insuficiencia cardiaca o han sufrido un infarto. “Hemos observado beneficios bastante buenos en algunos pacientes, pero una enorme cantidad no responden”, indican los expertos.
Los parches de tejido hechos con células madre para colocar en zonas dañadas del corazón también están en pleno desarrollo en este laboratorio. La base del tejido se fabrica con una impresora 3D modificada. Una pipetas adosadas a la impresora depositan células sobre una placa Petri. En cinco años podrían estar listos para usarse en humanos. Mientras, con estos parches investigan la seguridad de ciertos medicamentos. “Probamos fármacos anticancerígenos sobre tejido antes de usarlos en humanos porque muchos dañan el corazón”, señala Climent.
Las ideas bullen en este laboratorio. La regeneración del corazón también está en su horizonte. "Hemos regresado a la investigación básica para aprender de la naturaleza, a entender cómo funciona la biología de ciertos procesos", expresa el cardiólogo. Los humanos en la etapa embrionaria podemos regenerar nuestro corazón. Cuando nacemos esta propiedad se bloquea porque ya no es útil. Es más práctico cicatrizar el corazón que regenerarlo porque vuelve a estar operativo más rápido, algo necesario en el entorno de nuestros ancestros primitivos. Hoy podemos reposar en un hospital hasta que se regenera. “Tenemos escrito en el ADN las instrucciones para regenerar el corazón. Estamos investigando cómo despertar este mecanismo”, sentencia Climent. El futuro puede ser más espectacular de lo que imaginamos.
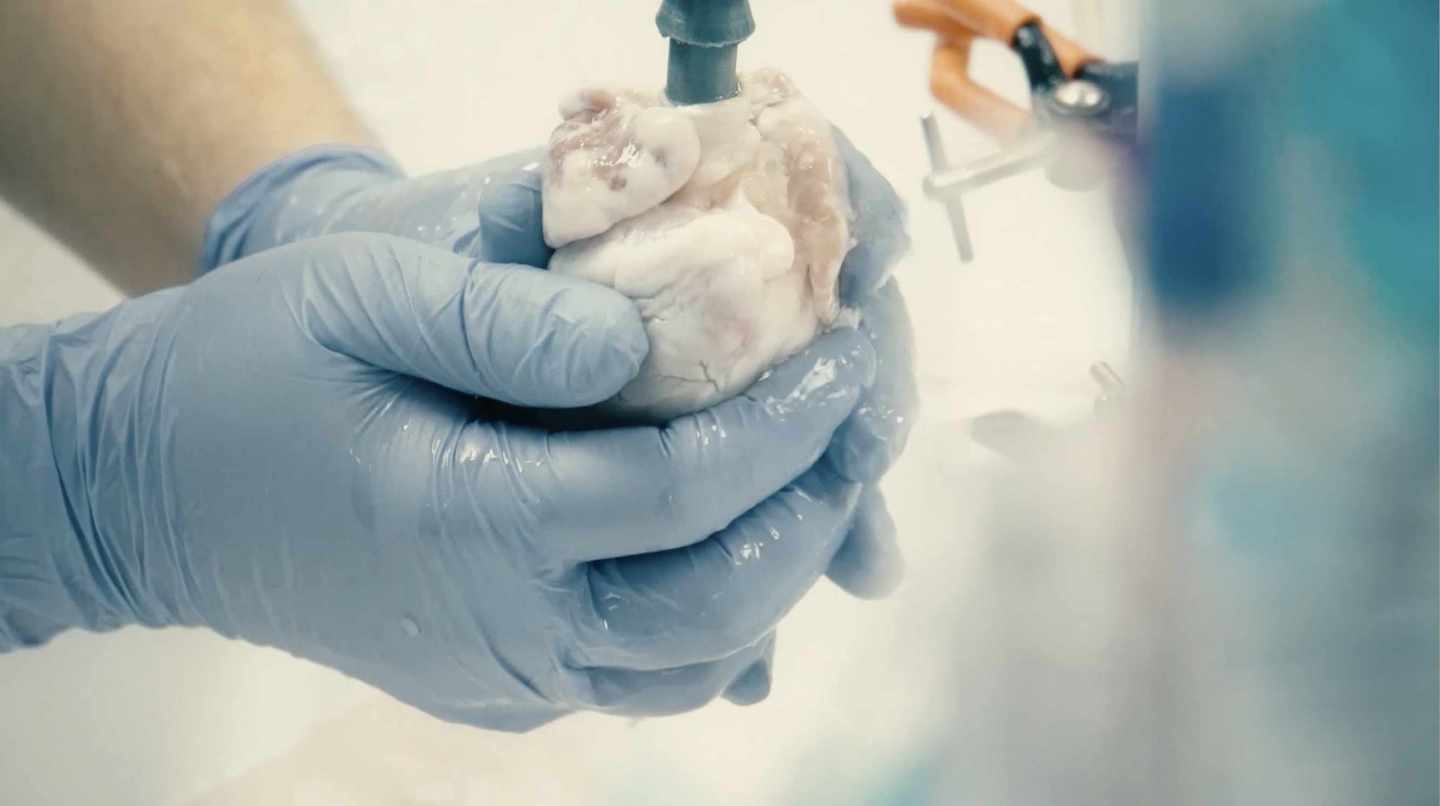
Experimentos con un corazón de cerdo reanimado
Te puede interesar
Lo más visto