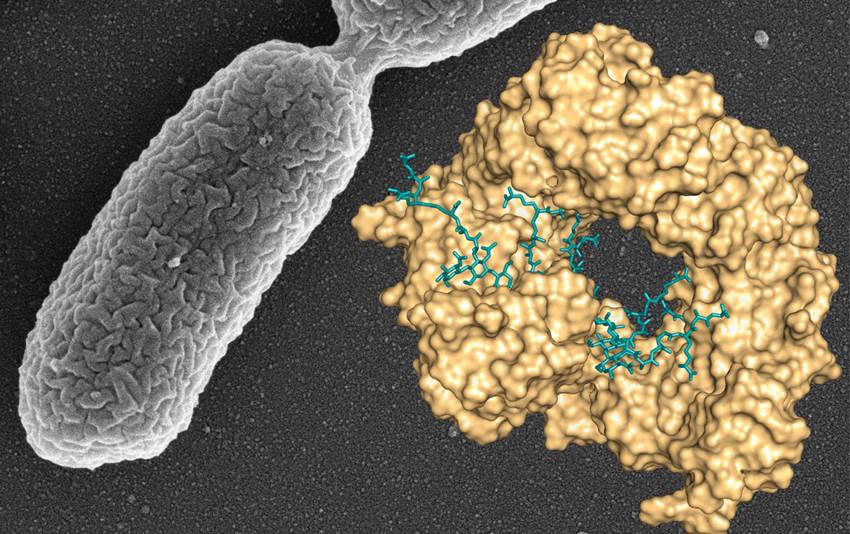
Los expertos hablan de la resistencia a los antibióticos como una de las mayores amenazas para la medicina moderna. La Organización Mundial de la Salud advertía recientemente que el problema va en aumento en prácticamente todos los países y ha hecho un listado en el que se incluye la Pseudomonas aureginosa como una de las bacterías "críticas" para las que se necesitan nuevos antibióticos urgentemente.
Esta es precisamente una de las claves de la importancia del hallazgo que acaba de realizar el Consejo Superior de Investigaciones Científicas (CSIC), que ha desvelado cómo se origina el mecanismo de resistencia en Pseudomonas, una bacteria multiresistente con gran incidencia en hospitales.
"La pseudomonas aureginosa es una de las bacterias con mayor mortalidad en hospitales. La tasa de fallecimientos supera el 20% en las infecciones de carácter respiratorio", afirma José Miguel Cisneros, presidente de la Sociedad Española de Microbiología Clínica (SEIMC). El especialista subraya que las infecciones causadas por esta bacteria son especialmente graves y se producen tanto a nivel respiratorio, con neumonías producidas especialmente en la UCI y asociadas a ventilación mecánica, como por vías quirúrgicas (tras operaciones) o en pacientes inmunodeprimidos, especialmente oncológicos que están recibiendo quimioterapia. La resistencia "innata" de esta bacteria, para la que sólo son efectivos un grupo de antibióticos, explica Cisneros, se une a su "capacidad para desarrollar nuevos mecanismos de resistencia de forma rápida y eficaz cuando se enfrenta a nuevos antibióticos".
"La pesudomonas aureginosa es una vieja conocida que no estaba entre las causantes de las principales infecciones hospitalarias pero que siempre ha dado problemas y es una de las que más hemos aprendido sobre resistencia antibióticas. Además, en los últimos años ha aumentado su incidencia", apunta Ramón Cisterna, presidente de la Asociación Microbiología y Salud.
El hallazgo del CSIC, que se publica en la revista PNAS, puede frenar la virulencia de esta bacteria pues abre la puerta al desarrollo de nuevos antimicrobianos que reduzcan la resistencia en este tipo de patógenos multiresistentes. “Los antibióticos usados más ampliamente, como la penicilina, combaten las bacterias bloqueando las maquinarias celulares que sintetizan la pared bacteriana, que es clave en su supervivencia”, explica el director del estudio, Juan A. Hermoso, investigador del CSIC en el Instituto de Química-Física Rocasolano. “Esta acción contra las maquinarias celulares provoca que las fibras que componen esa pared no se unan entre sí y adquieran formas aberrantes, que conducen a la muerte de la bacteria. Sin embargo, la bacteria Pseudomonas ha desarrollado un mecanismo para resistir a la acción del antibiótico”, detalla Hermoso.
El mecanismo de resistencia
Este trabajo ha descubierto las bases moleculares del mecanismo de resistencia en Pseudomonas aeruginosa. “Mediante cristalografía de rayos X se han determinado las estructuras tridimensionales de la enzima Slt, en complejo con distintos fragmentos de la pared bacteriana, lo que ha permitido diseccionar el mecanismo por el cual esta enzima contribuye a la resistencia de Pseudomonas”, explica el investigador.
“Cuando el antibiótico bloquea la biosíntesis de la pared bacteriana, la enzima Slt es capaz de unirse a esas fibras, mediante un mecanismo hasta ahora desconocido, y empieza a cortarlas progresivamente en fragmentos más pequeños”, indica Hermoso. Estos fragmentos son internalizados, donde son reconocidos por un receptor que inicia la producción de una beta-lactamasa (enzima que degrada antibióticos betalactámicos) que, una vez exportada al exterior, eliminará los antibióticos de la pared bacteriana.
De este modo, el mecanismo de reconocimiento y ruptura de la pared por Slt desencadena la respuesta de resistencia a los antibióticos beta-lactámicos en Pseudomonas.
El ascenso de la resistencia antibiótica
Hermoso destaca que desde hace 90 años, cuando se descubrió la penicilina en 1928, los antibióticos han salvado millones de vidas como una de las principales herramientas del sistema de salud pública. "Hoy en día, sin embargo, la proliferación de bacterias resistentes está revirtiendo los avances obtenidos. Así, la elección de fármacos para tratar muchas infecciones bacterianas es cada vez más limitado, costoso y, en algunos casos, inexistente. Muchos antibióticos no son ya efectivos ni siquiera contra las infecciones más simples”, añade el investigador del CSIC.
Esta es una de las características de la pseudomonas, su especial virulencia y resistencia, que ha llevado a la OMS a situarla, junto a las acinetobacter y varias enterobacterias, entre el grupo más crítico de bacterias resistentes que están poniendo en jaque a la humanidad. De hecho, estudios recientes advierten de que, si no se toma una acción inmediata ya, el efecto de la resistencia antimicrobiana sería devastador y para el año 2050 sería la primera causa de muerte en el mundo, por delante del cáncer, con unos 10 millones de muertes anuales, una cada tres segundos.
"La pseudomonas no suele afectar a gente que no tiene comprometidas sus defensas, pero precisamente porque ataca más a personas vulnerables, que tienen las defensas bajas, enfermedades crónicas o que han recibido previamente una fuerte presión antibiótica, la infección por pseudomonas en una mala noticia y, en general, la mortalidad es elevada", afirma Cisterna.
"Por esto es tan importante trabajar tanto en la prevención, eliminando los potenciales reservorios de la bacteria - especialmente acuáticos -, y a través de la investigación, que nos permita tanto usar mejor los antibióticos de los que disponemos como desarrollar nuevos antibióticos", concluye Cisneros.
Te puede interesar
Lo más visto