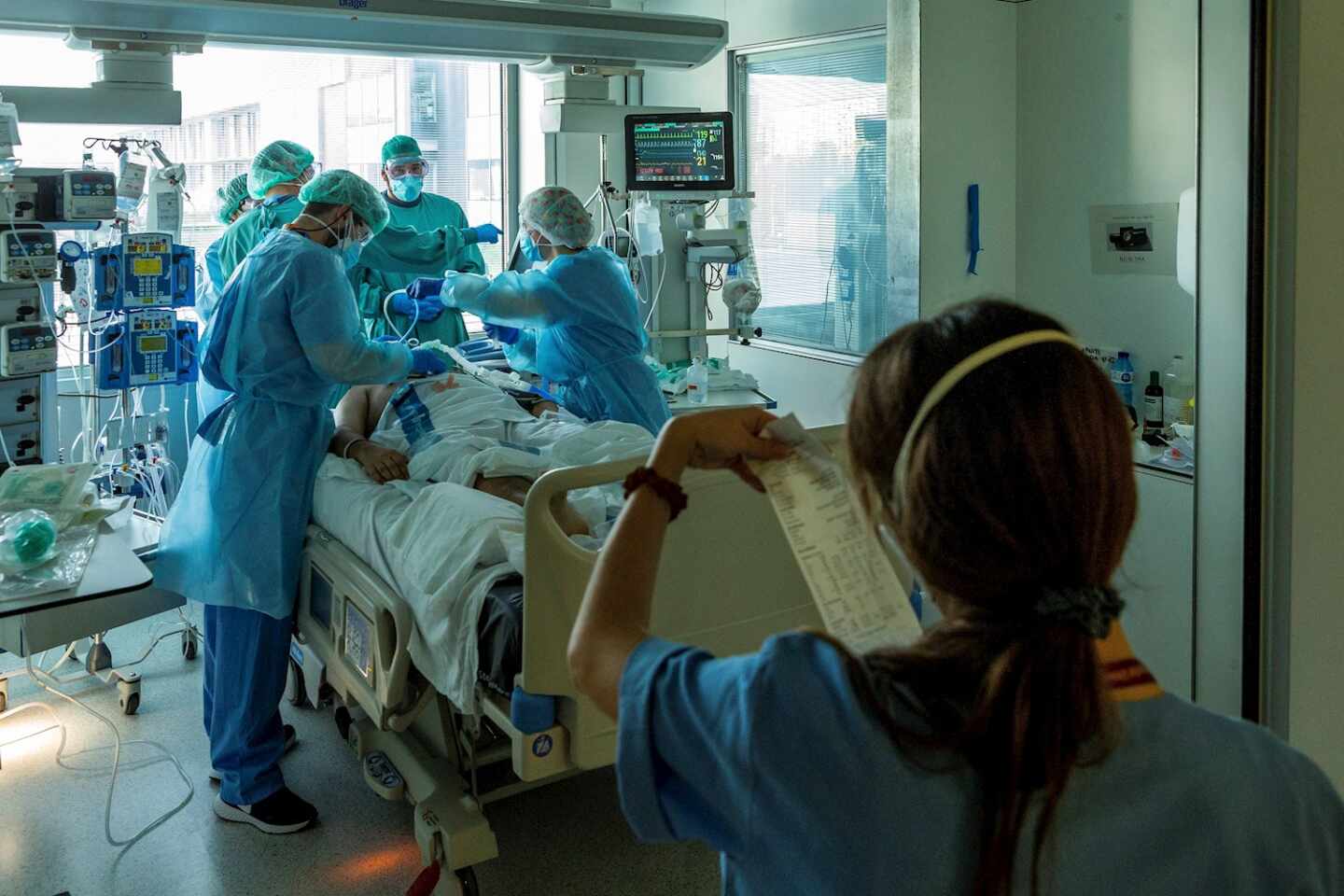
Hace un mes, las UCI españolas no llegaban a los 2.000 hospitalizados por coronavirus. Este martes se ha llegado a los 4.433, más del doble de aquella cifra y un aumento que sitúa a cinco comunidades autónomas por encima del doble del riesgo máximo establecido por Sanidad en un 25% de ocupación.
En La Rioja, Comunidad Valenciana, Melilla, Castilla La Mancha y Madrid más de la mitad de las UCI están ocupadas por enfermos Covid, cifras que en pleno auge de contagios auguran un escenario aún peor, ya que la traslación entre el aumento de infecciones y de enfermos críticos se produce con unas dos semanas de diferencia.
Mapa de ocupación de camas UCI en España
“Es una situación muy mala, se parece mucho a lo que ocurrió en marzo, por ejemplo, Madrid está saturando la capacidad estructural de camas prepandemia. Las cifras son dramáticas, la cantidad de personas que están ingresadas en las UCI con Covid crea el problema de que no hay espacio para personas no Covid”, explica Fernando José García López, epidemiólogo y portavoz de la Sociedad Madrileña de Salud Pública. “Eso es gente que sigue teniendo infartos y otros problemas que requieren atención”, añade.
La realidad asistencial, sin embargo, es aún más dura ya que esas camas ocupadas llegan a cuadruplicar la capacidad que tenían los sistemas sanitarios antes de la pandemia. Es el caso de La Rioja, por ejemplo, donde antes de marzo había 17 camas de cuidados críticos. Ahora tienen ingresados en UCI a 47 pacientes y cifran la ocupación en un 54% tras haber ido aumentando las unidades de críticos sobre la capacidad prepandemia.
“Ampliar espacios es un arma de doble filo porque por un lado sí permite atender a pacientes y que tengan un tratamiento con respirador, pero por otro lado te crea un cuello de botella de personal de enfermería que no se puede multiplicar y esto genera el problema de que se pueda no recibir la atención necesaria si hay más pacientes que enfermeras” afirma Fernando José García López.
Hace dos días el Colegio de Médicos de Madrid lanzaba una alerta similar por la saturación de las UCI. “Se necesitan médicos de otras especialidades” pedía el Colegio de una de las regiones más afectadas para atender estas unidades y “salvaguardar” también la atención a pacientes de otras enfermedades más allá del Covid. No sólo en las comunidades autónomas más afectadas, también en las que no rozan ese 50%, las intervenciones sanitarias no urgentes se han suspendido desde hace varias semanas.
En Madrid, un grupo de médicos de 62 hospitales que habitualmente dan las cifras de ocupación hospitalaria también aseguraba que Madrid está ya al 140% de ocupación de sus camas UCI estructurales, en referencia a las camas prepandemia. Son 702 ya los pacientes en cuidados críticos de Covid en la Comunidad de Madrid, el 50,4% de la capacidad hospitalaria ampliada.
En otras regiones como Castilla y León, aunque aún no se llega a ese 50% de ocupación de UCI sí se supera ya el total de camas para críticos que tenían antes del estallido de la pandemia. Eran 216 frente a los 264 ingresados que tienen a fecha de este martes.
En general y con datos que actualizó el Ministerio de Sanidad en noviembre respecto a las camas de 2018, las distintas regiones aumentaron sus camas UCI en una media del 70% por el coronavirus, un total de 4.000 camas aunque en algunas comunidades autónomas se han vuelto a ampliar en la tercera ola.
La resistencia de las UCI, pese a haberse aumentado en número de camas, parten de una situación peor en esta tercera ola, pese a conocer mejor la enfermedad. “Ahora estamos partiendo de un punto de inicio superior, tenemos pacientes COVID de la segunda oleada ingresados a diferencia de las UCI de la segunda ola que casi no quedaba nadie de la primera. A lo que hay que sumar el resto de patologías que atendemos en intensivos que se ha mantenido”, explica Josep Trenado, médico intensivista y miembro de la Junta Directiva de la a Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC).
El riesgo de colapso
Muchas comunidades autónomas han pedido poder hacer confinamientos ante el riesgo creciente de que colapsen sus unidades de cuidados intensivos. “Si el confinamiento depende del colapso de las UCI, estamos cada vez más cerca”, asegura Manuel Franco, epidemiólogo miembro de la junta directiva de la Sociedad Española de Salud Pública y Administración Sanitaria (SESPAS). “El problema de esperar a eso es que vas a llegar dos semanas tarde. Si confinas estás reduciendo la incidencia pero esa persona que se contagiada es la que llegará a la UCI dos semanas más tarde. Este es el problema de ir por detrás, vamos siempre dos semanas tarde. Hay que tomar medidas a tres semanas vista, no se puede ir siempre por detrás”, asegura.
En la UCI los enfermos de Covid pasan mucho tiempo, depende de los casos. Hay gradaciones dentro de la gravedad: “Pueden tener mayor o menor afectación o necesitar un soporte respiratorio más o menos invasivo y ese grado de invasibilidad difiere respecto a la gravedad. Hay pacientes que tienen respiración extracorpórea y hay pacientes que además se les suma el fracaso de otros órganos, como puede ser un fracaso renal que requiera depuración extrarrenal y otras disfunciones. También se pueden añadir infecciones bacterianas que crean cuadros de choque séptico y requerir soporte vasoactivo”, explica Josep Trenado.
A mayor gravedad más disfunciones y mayor necesidad de soporte y por lo tanto mayor dedicación y mayor complicación. “Cuanto más precoz sea el tratamiento, cuanto antes se detecte la enfermedad, antes se frena la evolución. El patrón de los pacientes es diferente y tratarlo antes es determinante para la evolución posterior”, asegura el médico intensivista.
Si colapsa la UCI estos tratamientos más intensivos merman, por imposibilidad de llegar a más pacientes. “Si las urgencias están colapsadas y hay una gran afluencia, el paciente llega más tarde. Y cuanto más tarde llega el diagnóstico y más tarde llega el tratamiento de entrada la evolución puede ser peor” afirma Trenado. Este médico intensivista subraya la importancia de que el paciente pueda tener plaza en la UCI cuando la necesita y que se pueda liberar su plaza cuando esté mejorado.
Si seguimos con estos número se va a tener que volver a un escenario como el de marzo: “Tener que hacer un triaje, es decir, decidir quién entra y quién no. Y esto es una decisión muy dura y muy costosa porque significa que aquellas personas que no entran y que hubieran entrado en condiciones normales son personas que no van a recibir atención y su pronóstico empeora mucho”, concluye Fernando José García López.
Te puede interesar
Lo más visto