La Agencia Europea del Medicamento ha aprobado hasta la fecha cuatro vacunas frente al Covid pero un único tratamiento contra la enfermedad. Tras casi 20 meses de pandemia, no existe un tratamiento estándar para curar la enfermedad y de momento el antiviral remdesivir es el único con autorización de la Agencia Europea del Medicamento (EMA).
Primero fue el desconcierto. En la primera ola, el virus sorprendió a los médicos por su capacidad para infectar distintos órganos y se daba, como recogió después El Independiente, "lo que se creía que podía funcionar". A base de prueba y error se fueron estableciendo pautas de tratamiento que aún hoy guían a los médicos, pero cada vez más se van posicionando fármacos que quieren introducirse en las guías de tratamiento. Con un tipo copando las solicitudes de la EMA, los llamados anticuerpos monoclonales.
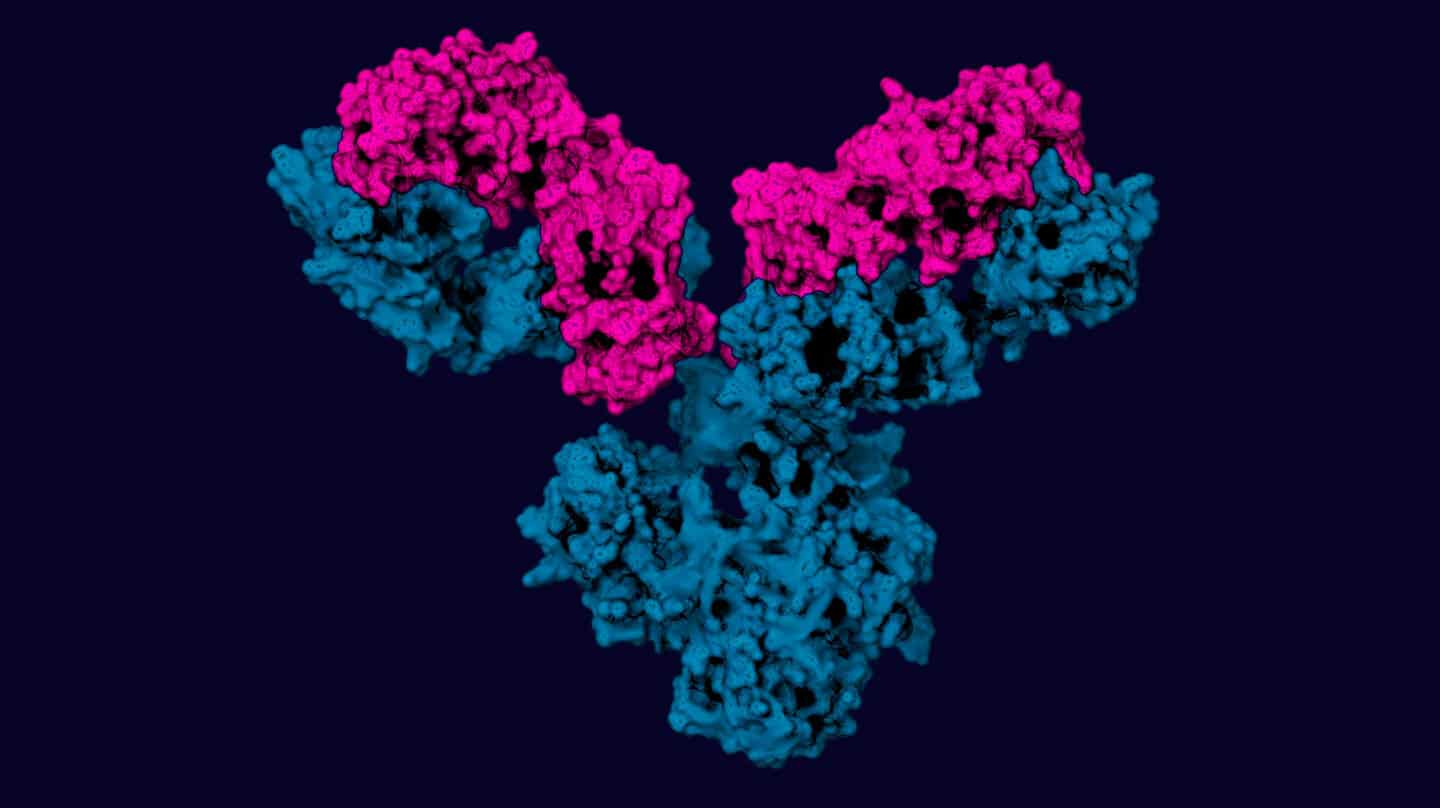
Mientras que los anticuerpos son proteínas que el cuerpo produce a través de los linfocitos B y son la principal respuesta humoral del sistema inmune, los monoclonales no son más que la versión sintética de los que podría producir el propio individuo y que vienen diseñados para actuar contra una diana específica, es decir, contra un virus, una bacteria o contra la respuesta equivocada de las células del propio cuerpo en las llamadas enfermedades autoinmunes.
La historia de los anticuerpos monoclonales no es nueva y su origen se remonta a 1975, cuando César Milstein y Georges Khöler descubrieron la primera técnica de producir anticuerpos monoclonales. Por su hallazgo fueron Premio Nobel en 1984 y fue la antesala de la técnica que se iría perfeccionando y se consolidó a finales de los años 90, aunque el primero, de origen animal, "fue aprobado en 1986 por la FDA (la EMA americana) para el tratamiento del rechazo en pacientes trasplantados", como explica a El Independiente Carlos Fernández Moriano, portavoz del Consejo General de Farmacéuticos.
"Desde 1997 se han aprobado numerosos anticuerpos monoclonales que se usan frecuentemente en un amplio abanico de enfermedades que en su mayoría comparten cierto componente de inflamación o alteraciones del sistema inmunitario", destaca Fernández Moriano. Estas van desde la artritis reumatoide, la psoriasis o la esclerosis múltiple al cáncer, como los de mama, pulmón o piel.
Los resultados de los anticuerpos monoclonales contra estas enfermedades han supuesto una auténtica revolución, especialmente contra el cáncer a través de la inmunoterapia o terapia dirigida. Algunos de los fármacos más eficaces son el pembrolizumab, usado sobre todo contra el melanoma con grandes resultados.
Su aplicación contra el Covid
En el caso del Covid, las investigaciones están centradas en "anticuerpos monoclonales que se unen a una proteína del virus y lo neutralizan para evitar que se pegue al receptor y consiga replicarse", explica el presidente de la Sociedad Española de Inmunología, Marcos López Hoyos, quien sin embargo subraya una limitación. "Esta función tiene un impedimento, solo tiene efecto si se da al principio, antes de que el paciente esté infectado, si no ya no funciona".
Para explicar el mecanismo, López Hoyos recuerda que "los anticuerpos se dibujan en forma de Y porque en la parte de la V reconocen el antígeno y la cola es lo que hace, su función, y en el caso del Covid la única función que se está investigando hasta el momento es la de neutralizar y por tanto tienen una ventana terapéutica muy corta".
Esa "ventana terapéutica" o el escenario en el que estos fármacos pueden tener efecto es muy concreto. Como explica Jesús Rodríguez Baños, portavoz de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC), "los estudios con anticuerpos monoclonales solo han mostrado eficacia en la fase precoz de la enfermedad, tras el inicio de los síntomas, para evitar que evolucione hacia la gravedad".
Por ello, la indicación en general de estos fármacos es la prevención de efectos graves y están indicados, fundamentalmente, a gente con patologías de base o riesgo de infección. Uno de los primeros usuarios públicos de una de estas terapias fue el expresidente de Estados Unidos, Donald Trump, quien recibió la combinación de bamlanivimab y etesevimab, desarrollados por la Regeneron. Esta combinación de anticuerpos monoclonales fue una de las primeras que después recibió el aval de la EMA - previo a su autorización - para su uso en Europa en marzo de este año. Los resultados de los ensayos con ese fármaco mostraron una reducción del 70% de riesgo de hospitalización y muerte.
Más allá de la aprobación - que aún no la tiene - un anticuerpo monoclonal fue utilizado desde casi el inicio de la pandemia con éxito. No estaba orientado directamente contra el virus pero sí para frenar la respuesta inflamatoria sistémica que hacía que muchos pacientes empeoraran rápidamente. "Hemos usado muchísimo es el tocilizumab, que es un antireceptor de la interleuquina 6 para evitar lo que se llamó tormenta de citoquinas. Se probaron varios pero éste es el que mostró más utilidad".
El precio, gran inconveniente
Estos fármacos tienen la ventaja de que gozan de bastante seguridad frente a posibles efectos secundarios, pero el gran inconveniente que llega de la mano del precio. Como en general los medicamentos biológicos su coste es elevado, por ejemplo en el caso de bamlanivimab y etesevimab la dosis se estimó en 1.000 euros (el tratamiento se daba a una única dosis).
"Este tipo de terapias son caras y eso en un contexto de pandemia supone una gran dificultad para que sean efectivos. Además, hay que darlos cuando la enfermedad es incipiente y eso supone que su aplicación sea muy difícil, especialmente en algunos territorios", explica la inmunóloga Matilde Cañelles, investigadora del CSIC.
Otro de los inconvenientes es que los fármacos ensayados hasta ahora son todos de aplicación intravenosa. "Su administración es complicada en términos de efectos secundarios relacionados con la inyección, la incomodidad de tener que ir al hospital o de adherencia al tratamiento", afirma Fernández Moriano.
Ese alto coste obliga a saber muy bien qué pacientes son los posibles beneficiarios de estas terapias. "Ahora estamos en esa fase, en la de definir claramente en qué situación clínica hay que darlo y a qué pacientes. Es necesario hallar biomarcadores que ayuden a predecir quién va a empeorar, además de diagnosticar la infección muy rápidamente para poder dar uso correcto al tratamiento", explica el presidente de la SEI.
López Hoyos incide también en que la investigación busca también ampliar esas funciones de los anticuerpos monoclonales más allá de la neutralización: "Si se pudieran ampliar esas funciones podrían tener un mayor papel en la enfermedad. Los anticuerpos monoclonales fueron ya desde el inicio una de las grandes esperanzas para los inmunólogos en el tratamiento del Covid".
Sin embargo, ese camino está aún por recorrer y de momento, reconoce Rodríguez Baños, "los monoclonales son una esperanza muy positiva pero no una panacea". "En general, queda mucho camino por avanzar y el enfoque ha de ser el de las vacunas. Que protegen a largo plazo y han aportado resultados de efectividad muy importantes", subraya Cañelles.
En la misma línea concluye Fernández Moriano que "sin duda, la herramienta farmacológica que más ha contribuido en la mejora de la situación sanitaria son las vacunas, que además de atenuar la gravedad de la enfermedad en aquellas personas que se infectan con el coronavirus, han demostrado su capacidad de reducir la transmisión y el riesgo de contagio son las vacunas".
Te puede interesar
Lo más visto